In de nieuwe FOX-serie The Passage experimenteren wetenschappers met een gevaarlijk virus in een project dat alle morele en medische grenzen tart. Hoofdrolspelers Brad en Amy voelen zich genoodzaakt om actie te ondernemen. Een fictieverhaal over de uitdagingen die ons in de nieuwe technologische wereld te wachten staan.
The Passage zie je vanaf dinsdag 29 januari elke week om 21.05 bij FOX, op kanaal 11 of 14.
Hoe ver kunnen we gaan in de geneeskunde van de toekomst? Lees verder.
"Ik heb het te danken aan onze gemeenschappelijke vriendin Linda dat ik Harriett heb leren kennen. Ik ben arts in Noord-Californië en Harriett werkt in de communicatie in New York. Linda is medeoprichter van een online personal genomics-onderneming, die Harriett en ik allebei genetisch materiaal hadden toegestuurd om het te laten analyseren.
Toen Linda ontdekte dat Harriett en ik een bijzondere eigenschap delen, stelde ze ons aan elkaar voor. We hebben allebei een zeldzaam type mitochondriaal DNA, wat erop duidt dat we verre verwanten zijn. Later bleek nog dat we ook een prehistorische beroemdheid in onze stamboom hebben: Ötzi de ijsmummie, wiens 3500 jaar oude lijk in 1991 in de Alpen werd gevonden. Voor de lol heb ik zelfs een Facebookgroep opgericht voor mensen met dezelfde DNA-variant als Ötzi, Harriett en ik.
Ik vertel dit om een belangrijk punt duidelijk te maken. Harriett en ik kwamen met elkaar in contact dankzij een biomedische vinding: goedkope, op consumenten gerichte genetische analyse. Die techniek was ooit onvoorstelbaar, maar is nu de gewoonste zaak van de wereld. Door het samenvallen van digitale technologie en sociale media kunnen we er nu achter komen wat ons genotype is en kunnen we die vers verworven kennis online delen met de wereld.
Zo zijn we de laatste jaren getuige geweest van een ware explosie aan verbeteringen en innovaties die allerlei aspecten van de gezondheidszorg en geneeskunde kunnen veranderen.
De innovaties die ik in dit artikel beschrijf, waarvan vele nog in de kinderschoenen staan, zijn op zichzelf al indrukwekkend. Maar wat ik er bijzonder aan vind, is dat ze ons de kans bieden de overstap te maken van onze traditionele verkokerde gezondheidszorg naar een meer connected model van zorg. Stelt u zich voor dat uw gezondheid doorlopend wordt gemonitord en dat alle gegevens worden opgeslagen en geanalyseerd, niet alleen om u beter te maken als u ziek bent, maar steeds meer uit oogpunt van preventie.
In het traditionele geneeskundige model worden de gezondheidsgegevens van patiënten slechts van tijd tot tijd verzameld, vooral als ze een bezoek brengen aan het ziekenhuis. De gegevens worden versnipperd bewaard in papieren archieven en al net zo versnipperd in elektronische patiëntendossiers. Dat kan nu veel beter: op de persooon gerichte technologie kan de vitale functies voortdurend bijhouden, en zo kan een volledige set gezondheidsgegevens worden opgeslagen.
Het is nog maar tien jaar geleden dat de eerste Fitbit de revolutie van de wearables ontketende. Nu zien we overal apps en gadgets die gezondheidsdata bijhouden. De meeste worden gebruikt voor sport- en fitnessactiviteiten. In de toekomst zullen diezelfde technologieën de spil vormen bij preventie, diagnose en therapie. Ze zullen de gezondheid objectief meten, veranderingen detecteren die kunnen wijzen op een beginnende aandoening, en gegevens doorgeven aan een arts.
Flexibele elektronische medische tatoeages en opplaksensoren kunnen een elektrocardiogram maken, de ademfrequentie meten, het bloedsuikergehalte testen en alles zonder vertraging doorsturen met behulp van bluetooth. Het bewaken van de vitale functies van een patiënt, iets wat vroeger alleen op de IC kon, is nu mobiel en op afstand mogelijk. Gehoorapparaten of oortjes met ingebouwde sensoren zijn niet langer alleen voor geluidsweergave, maar monitoren ook hartslag en bewegingen.
In de toekomst zullen slimme contactlenzen duizenden biosensoren bevatten om de eerste tekenen van kanker en andere ziekten te signaleren. Er worden nu lenzen ontwikkeld die misschien ooit het bloedsuikergehalte in traanvocht kunnen meten. Daarmee kunnen diabetici hun dieet en medicatie beter regelen.
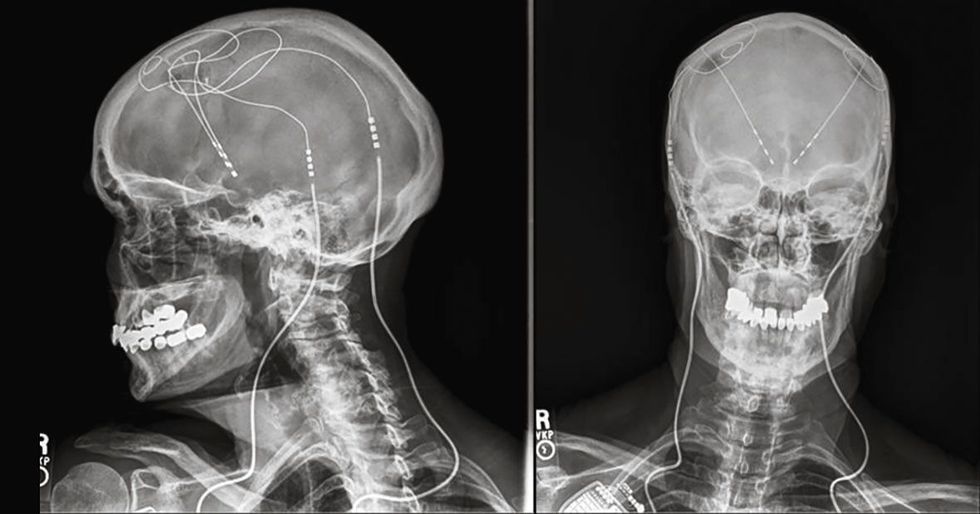
Een op afstand uitleesbare chip met daarin het medische dossier van een patiënt kan onder de huid worden geplaatst. Ook kan een onderhuidse sensor continu de samenstelling van het bloed in de gaten houden. In een capsule die de patiënt moet inslikken, kan een apparaatje zitten dat na aankomst in de maag en darmen daar diverse taken kan uitvoeren. Bijvoorbeeld het toedienen van een medicijn, of het opsporen van een voorwerp dat de patiënt heeft ingeslikt.
Met een sticker op de buik van een bevallende vrouw kunnen de samentrekkingen van de baarmoeder worden gevolgd, zodat duidelijk is hoe ver de bevalling is gevorderd. Ook voor de ontwikkeling van premature baby’s zijn er technologische hulpmiddelen: ze krijgen een koptelefoon op met muziek die is bedoeld om te kalmeren of juist te stimuleren, en die ook de hersengolven bekijkt om te zien of de muziek effect heeft.
Ook zonder een gadget te dragen, is het mogelijk data te verzamelen. Op het MIT is een soort wifiontvanger ontwikkeld die vitale functies en slaappatronen kan registreren van verscheidene mensen in één huis.
Hoe meer van zulke technologieën er komen, hoe meer biomedische gegevens en inzichten ze zullen opleveren. Die kunnen worden gelinkt aan de eveneens groeiende hoeveelheden genoomgegevens. Door een combinatie van die twee informatiebronnen zullen we nieuwe manieren vinden om ons welzijn te optimaliseren, meer te begrijpen van ziekten, en per patiënt de geschiktste vormen van preventie en ingrepen te bepalen.
Door het groeiende aanbod in digitale hulpmiddelen in combinatie met kunstmatige intelligentie, zijn diagnoses in de toekomst sneller en beter te stellen. Het opsporen van kwalen in een vroeg stadium wordt steeds makkelijker, wat de kans op een succesvolle behandeling vergroot. Grote kans dat veel van deze technieken gewoon in onze smartphones zullen zitten.
Met een smartphone-otoscoop (een ‘oorkijker’) kunnen ouders wat ze in de oren van hun kinderen zien meteen delen met een kinderarts. Met de juiste apps en sensoren kan een telefoon een elektrocardiogram maken om te zien of er sprake is van een gevaarlijke hartritmestoornis; als je een telefoon uitrust met de juiste software kan hij ‘luisteren’ naar een hoest en beoordelen of de patiënt een longontsteking heeft. Om de behandeling van hoge bloeddruk (een van de belangrijkste risicofactoren voor vroegtijdig overlijden) te verbeteren, zijn sensoren in ontwikkeling die continu de bloeddruk meten, zonder manchet.
Doordat er steeds meer onderzoek wordt gedaan naar het menselijk microbioom – de duizenden miljarden bacteriën die op en in ons lichaam zitten –, komen er ook meer methoden om te diagnosticeren en krijgen wetenschappers steeds nieuwe inzichten. Genetische analyse zou kunnen helpen om de geheimen van het darmmicrobioom boven tafel te krijgen. Men denkt dat dat een grote rol speelt bij het risico op en de ontwikkeling van obesitas, inflammatoire darmaandoeningen, hart- en vaatziekten en zelfs neurologische aandoeningen.
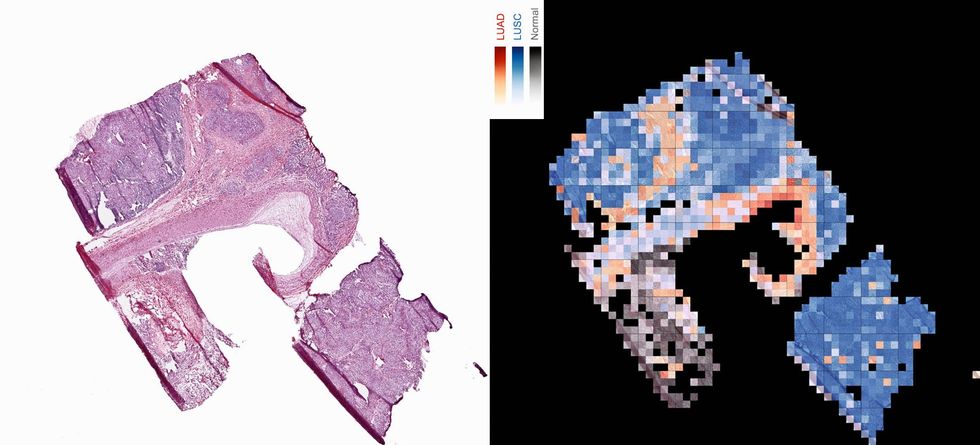
Dankzij kunstmatige intelligentie en machine learning kunnen diagnostische tools ‘leren’ weefselmonsters en röntgenfoto’s te interpreteren. Onderzoekers van Google hebben meer dan een kwart miljoen netvliesscans ingevoerd in algoritmes die patronen herkennen. Zo ‘leerde’ de technologie herkennen welke patronen voorkomen bij patiënten die aanleg hebben voor hoge bloeddruk of een hart- of herseninfarct. In sommige gevallen leverden de digitale tools betere analyses dan menselijke pathologen en dermatologen.
Steeds vaker zal medische zorg worden verleend in een omgeving waar persoonlijk contact en digitale zorg hand in hand gaan. Voor het grootste deel van de interactie tussen patiënt en arts is het niet nodig dat de dokter fysiek bij de patiënt is of dat er lichamelijk onderzoek wordt gedaan. Artsen en patiënten kunnen met elkaar communiceren via Skype-achtige programma’s. Weegschalen met een draadloze verbinding, online bloeddrukmeters en controle-instrumenten verzamelen informatie en geven die via internet door aan de arts. Als je een plekje op je huid niet vertrouwt, kun je er een foto van maken zodat de dermatoloog-op-afstand het kan bekijken. Op basis van die foto kan hij je geruststellen of oordelen dat er toch een arts naar moet kijken.
In de toekomst worden er mogelijk meer ‘digiceutica’ voorgeschreven. Die worden al op beperkte schaal ingezet. Ze zijn bedoeld om het welbevinden te verhogen of iemand te laten leven met een aandoening zonder medicijnen of behandelingen – alleen met specifieke software, of met digitale contacten met een arts die informatie geeft en de patiënt coacht.
Naar deze digiceutica wordt nog onderzoek gedaan, maar sommige hebben hun succes al bewezen. Zeker twee bedrijven hebben apps uitgevonden die helpen tegen tinnitus (oorsuizen). Ze zorgen ervoor dat de patiënt minder last heeft van het aanhoudende lawaai in zijn hoofd, doordat de hersenen worden getraind om als het ware het volume lager te zetten.
Nog een ontwikkeling: in de toekomst kan medicatie worden uitgedeeld door een geldautomaatachtige robot. Die wordt op afstand bestuurd door een zorgaanbieder of door een algoritme dat ervoor zorgt dat de patiënt de juiste dosering op het juiste moment krijgt. Ook zou de arts onze genetische test kunnen raadplegen om te bepalen wat de beste medicatie is op basis van ons specifieke genetische profiel. Zelfs genetisch onderzoek dat maar een deel van het genoom analyseert, kan al informatie opleveren over de aanleg voor bepaalde aandoeningen als dementie of diabetes.
Is een ontmoeting met een robot net zo waardevol als een bezoek aan een dokter van vlees en bloed? Binnenkort kunnen robots mogelijk vragen van patiënten beantwoorden en de triage doen. Een chatbot zal proberen uit te vinden waar je last van hebt door naar je symptomen te vragen en je antwoorden te linken aan de gegevens uit je wearables en aan de gegevens van vele anderen.
Ook in de gevallen waarbij sprake blijft van mens-tot-mens medische zorg, is een rol weggelegd voor robots. Ze kunnen bloed prikken, nadat ze met ultrasone techniek de beste ader hebben gevonden, of een infuus aanleggen. Ook zijn ze, in landen met een tekort aan ziekenverzorgers, inzetbaar om patiënten te tillen en te verplaatsen, maar ook om met ze te praten. Robots kunnen worden ingezet als fysiotherapiecoach, zodat ze mensen kunnen helpen hun oefeningen vol te houden.
Het is geweldig dat we kunnen profiteren van deze technologische vooruitgang, maar minstens even belangrijk is het om te zorgen dat de uitvindingen de hele wereld ten goede komen. In 2016 zijn naar schatting 3,6 miljoen mensen in landen met lage en middeninkomens gestorven doordat ze geen toegang hadden tot gezondheidszorg. En vijf miljoen overleden door slechte zorg. Als we nú beginnen de rijkdom aan nieuwe medische technologieën en andere voorzieningen op het gebied van gezondheid en leefstijl te delen, kunnen we daarin verandering brengen."
Medisch wetenschapper Daniel Kraft is voorzitter van de faculteit geneeskunde van Singularity University en oprichter en voorzitter van Exponential Medicine. Dit programma onderzoekt de rol die nieuwe technologieën kunnen spelen in de geneeskunde, en wat daarvan de implicaties zijn voor de toekomst van de gezondheidszorg.
Dit artikel verscheen in de januari 2019 editie van National Geographic Magazine.
In de nieuwe FOX-serie The Passage experimenteren wetenschappers met een gevaarlijk virus in een project dat alle morele en medische grenzen tart. Hoofdrolspelers Brad en Amy voelen zich genoodzaakt om actie te ondernemen. Een fictieverhaal over de uitdagingen die ons in de nieuwe technologische wereld te wachten staan. The Passage zie je vanaf dinsdag 29 januari elke week om 21.05 bij FOX, op kanaal 11 of 14.